Fascias, microbiote et douleurs musculaires : ce que votre ventre dit à vos muscles
Douleurs au dos, aux genoux, aux tendons… Et si la solution ne se trouvait pas uniquement là où vous avez mal ? De plus en plus de recherches montrent que les douleurs musculaires et articulaires chroniques sont souvent liées à des déséquilibres bien plus profonds, qui impliquent un tissu méconnu appelé le fascia , mais aussi… votre intestin. Voici ce que la science dit sur ces connexions surprenantes — et comment agir concrètement.
Le corps humain : un système global, pas une somme de pièces détachées
Pendant longtemps, on a eu tendance à traiter les douleurs musculaires et articulaires de façon très localisée : on soigne le genou qui fait mal, on opère le disque qui dégénère, on masse le tendon qui tire. Cette approche est utile, mais elle est incomplète.
Les douleurs chroniques — c’est-à-dire celles qui durent depuis plusieurs semaines ou mois — ne sont pas le simple résultat d’une structure abîmée. Elles sont souvent l’expression locale d’un déséquilibre global qui touche l’ensemble de l’organisme. Trois acteurs jouent un rôle central dans ce mécanisme : le système immunitaire, les fascias, et le microbiote intestinal. Ces trois systèmes interagissent en permanence, et quand l’un dysfonctionne, les autres en pâtissent.
Les fascias : le tissu que tout le monde oublie
Qu’est-ce qu’un fascia ?
Imaginez une combinaison intérieure qui envelopperait chaque muscle, chaque os, chaque organe, chaque nerf de votre corps, des pieds à la tête, de façon continue et sans interruption. C’est exactement ce que sont les fascias. Ce tissu fibreux, principalement composé de collagène, forme un réseau ininterrompu dans le corps entier. Chez un adulte de 80 kg, les fascias représentent environ un quart de la masse corporelle — soit environ 20 kilogrammes.
Les fascias ne sont pas de simples « emballages » passifs. Ils jouent plusieurs rôles fondamentaux :
– Transmission des forces : quand un muscle se contracte, les fascias propagent cette force à travers tout le corps, permettant des mouvements fluides et coordonnés.
– Communication mécanique : les cellules à l’intérieur des fascias (les fibroblastes) captent les tensions et les transforment en signaux chimiques, comme une sorte de système nerveux secondaire.
– Immuno-modulation : les fascias sécrètent des substances qui attirent ou freinent les cellules immunitaires.
– Perception de la douleur : les fascias sont extrêmement riches en récepteurs de la douleur. Ils contiennent la plus grande concentration de terminaisons nerveuses libres de tout l’organisme.
– Glissement des couches : chaque couche fasciale est séparée par de l’acide hyaluronique (la même substance utilisée en médecine esthétique) qui permet aux structures de glisser les unes sur les autres.
Quand les fascias deviennent douloureux
Le stress, le manque d’activité, une blessure, une surcharge mécanique répétée ou une inflammation peuvent altérer les fascias. Ils deviennent alors plus rigides, perdent leur capacité de glissement, et s’enflamment. Des analyses sur des fascias douloureux ont révélé la présence de nombreux médiateurs inflammatoires, ce qui confirme que le fascia lui-même est souvent la principale source de douleur chronique — et non pas uniquement la structure qu’il entoure (tendon, disque, cartilage).
Exemple concret : Dans les tendinopathies (inflammation des tendons), la douleur provient principalement du paratenon — le fascia qui enveloppe le tendon — et non du tendon lui-même. Des études montrent que 34% des tendons asymptomatiques présentent pourtant des dégénérescences internes. Autrement dit, le tendon peut être abîmé sans faire mal, parce que c’est le fascia autour qui est enflammé et innervé.
Ce même principe s’applique aux douleurs lombaires (fascia thoraco-lombaire), à l’arthrose (capsule articulaire, qui est un fascia spécialisé), et aux douleurs musculaires diffuses comme la fibromyalgie.
L’inflammation chronique : le moteur silencieux de la douleur
Pour comprendre pourquoi les fascias s’enflamment, il faut parler d’inflammation. L’inflammation est une réponse normale et utile de l’organisme face à une blessure ou une infection. Le problème survient quand cette inflammation devient chronique , c’est-à-dire persistante et de faible intensité, comme un feu qui couve en permanence dans le corps.
Cette inflammation chronique est orchestrée par des messagers chimiques appelés cytokines (notamment l’IL-1β, le TNF-α et l’IL-6). Ces molécules dégradent les tissus, abîment le collagène, activent les cellules immunitaires et entretiennent la douleur. Ce que les chercheurs ont découvert, c’est que ces mêmes cytokines sont présentes dans toutes les pathologies musculosquelettiques chroniques, qu’il s’agisse d’arthrose, de lombalgie, de tendinopathie ou de fibromyalgie — comme si toutes ces maladies partageaient le même mécanisme de fond.
Un autre facteur aggravant est ce qu’on appelle le cycle mécanique-inflammatoire : une défaillance structurelle (mauvaise posture, surcharge, blessure) crée du stress sur les fascias, qui s’enflamment, ce qui fragilise encore davantage les structures, créant un nouveau stress… et ainsi de suite. Ce cycle auto-entretenu explique pourquoi ces douleurs ont tendance à durer et à s’aggraver avec le temps.
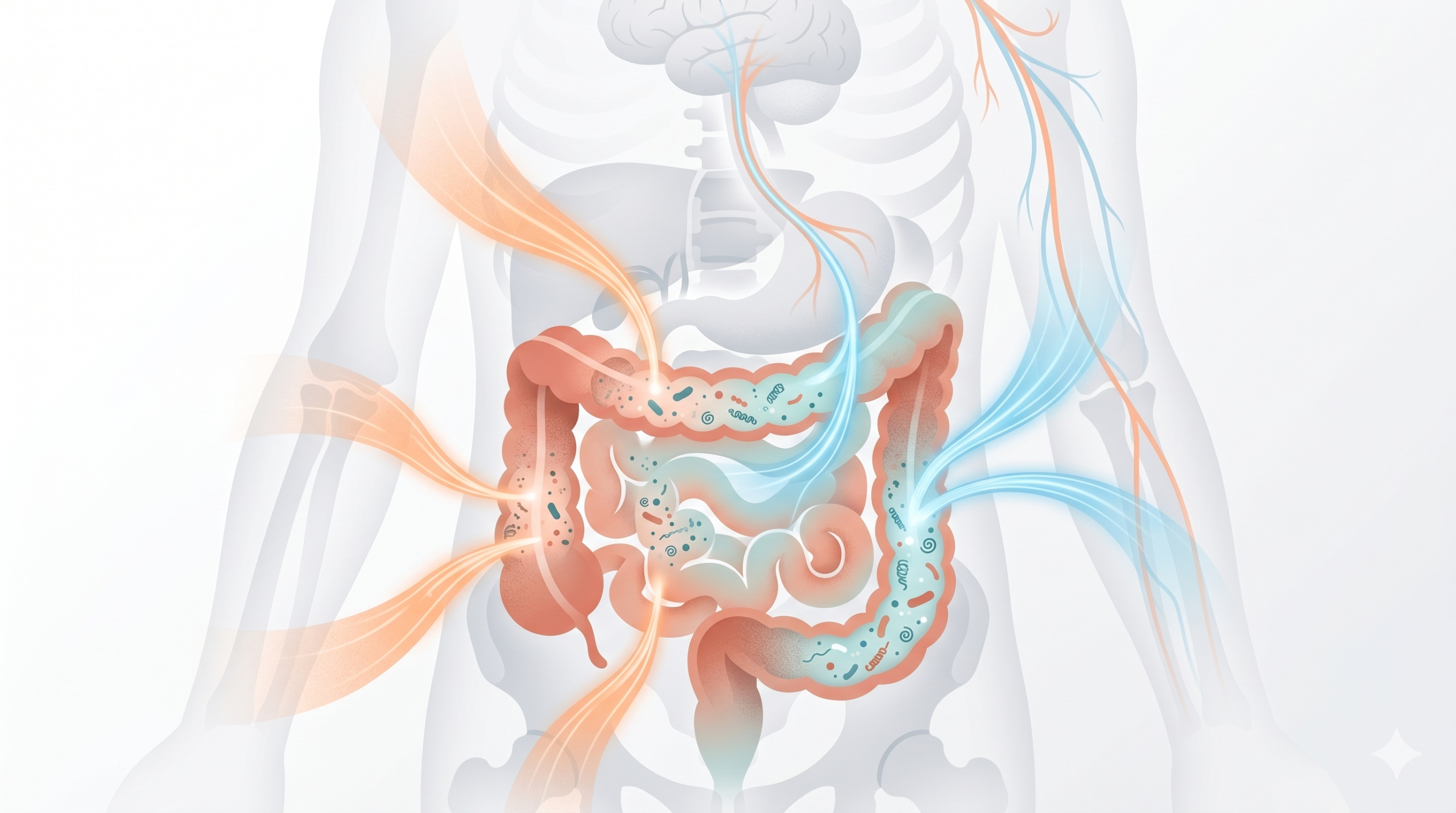
Le microbiote intestinal : votre intestin pilote votre inflammation
L’intestin, bien plus qu’un organe digestif
Votre intestin abrite environ 38 000 milliards de micro-organismes (bactéries, champignons, virus…) qui forment ce qu’on appelle le microbiote intestinal. Cet écosystème joue un rôle clé dans la digestion, l’immunité, la production de vitamines… mais aussi, et c’est ce qui nous intéresse ici, dans la régulation de l’inflammation à l’échelle de tout l’organisme.
Quand le microbiote est équilibré et diversifié, il contribue à maintenir une bonne barrière intestinale (l’intestin ne laisse passer que ce qu’il faut) et à garder l’inflammation à un niveau normal.
Dysbiose : quand la flore intestinale déraille
On parle de dysbiose quand l’équilibre du microbiote est perturbé : les bonnes bactéries (comme les Bifidobacterium et les Akkermansia) diminuent, et des bactéries pro-inflammatoires augmentent. Cette situation peut survenir à cause de nombreux facteurs : une alimentation pauvre en fibres, un stress chronique, un manque de sommeil, une prise d’antibiotiques, la sédentarité…
Quand la dysbiose s’installe, la paroi intestinale peut devenir trop perméable — c’est ce qu’on appelle le leaky gut ou « intestin perméable ». Des fragments de bactéries (notamment le LPS, une toxine bactérienne) passent alors dans la circulation sanguine, provoquant une inflammation systémique persistante.
La connexion intestin-muscles-articulations
Cette inflammation d’origine intestinale atteint tous les tissus du corps, y compris les cartilages, les disques vertébraux, les tendons et les fascias. Des recherches ont même détecté de l’ADN bactérien à l’intérieur de disques vertébraux dégénérés et dans le cartilage de genoux arthrosiques.
Des études sur la fibromyalgie sont encore plus frappantes : le simple transfert du microbiote de patients fibromyalgiques à des souris saines a suffi à provoquer chez ces dernières une hypersensibilité à la douleur. La preuve que le microbiote n’est pas qu’un passager de la maladie, mais bien l’un de ses acteurs.
Ce que cela change concrètement pour votre santé
Traiter la cause, pas seulement le symptôme
Ce paradigme remet en question l’approche purement locale de la douleur. Traiter uniquement la structure douloureuse (opérer un disque, infiltrer un tendon) sans s’occuper de l’inflammation systémique ni des fascias environnants donne souvent des résultats décevants sur le long terme.
Une approche plus complète intègre plusieurs niveaux d’action simultanément.
1. Agir sur l’alimentation et le microbiote
Certains aliments et compléments ont démontré leur capacité à réduire l’inflammation et à rétablir l’équilibre intestinal :
– Oméga-3 (EPA et DHA) : présents dans les poissons gras (saumon, sardines, maquereau), ils freinent puissamment les mécanismes inflammatoires. Une dose de 2 à 3 g par jour est recommandée dans un contexte thérapeutique.
– Curcumine (curcuma) : bloque plusieurs voies d’inflammation en même temps. Son absorption est décuplée en association avec de la pipérine (poivre noir).
– Probiotiques et prébiotiques : les probiotiques (yaourts fermentés, kéfir, choucroute…) réintroduisent de bonnes bactéries. Les prébiotiques (fibres d’artichauts, ail, poireaux, bananes…) les nourrissent. Ensemble, ils renforcent la barrière intestinale et réduisent les toxines circulantes.
– Fibres fermentescibles : elles produisent des acides gras à chaîne courte (notamment le butyrate) qui ont un effet anti-inflammatoire direct au niveau intestinal et systémique.
– Glutamine, zinc et vitamine D : des nutriments essentiels pour réparer et maintenir l’intégrité de la paroi intestinale.
2. Prendre soin des fascias
Les fascias répondent très bien à des interventions ciblées :
– Le mouvement régulier est le meilleur ami des fascias. L’immobilité prolongée est l’un de leurs pires ennemis : elle favorise la rigidité et les adhérences.
– Les thérapies manuelles (chiropractie, physiothérapie, massage fascial, étirements doux) permettent de libérer les zones de tension et de restaurer le glissement entre les couches.
– Les exercices d’étirement et de mobilité (yoga, Pilates, stretching dynamique) entretiennent l’élasticité des fascias.
– L’hydratation est également cruciale : les fascias ont besoin d’eau pour maintenir leur fluidité.
3. Adopter une charge physique bien calibrée
L’exercice physique régulier est l’un des leviers anti-inflammatoires les plus puissants qui soit. Des séances d’endurance à intensité modérée (marche rapide, vélo, natation, course légère) réduisent les niveaux de cytokines inflammatoires sur le long terme. Un programme idéal comprend 3 à 5 séances d’activité cardio par semaine, associées à 2 séances de renforcement musculaire global.
Attention toutefois : le surentraînement peut avoir l’effet inverse et entretenir l’inflammation. La progression graduelle et le respect des signaux du corps sont essentiels.
4. Gérer le stress et le sommeil
Le stress chronique active des mécanismes d’inflammation dans les globules blancs, avec pour résultat une augmentation des cytokines pro-inflammatoires. À l’inverse, des techniques de gestion du stress comme la cohérence cardiaque (respiration à 5 secondes d’inspiration / 5 secondes d’expiration), la méditation ou la respiration lente activent le nerf vague, qui a un effet naturellement anti-inflammatoire.
Le sommeil joue un rôle tout aussi important : un manque de sommeil augmente significativement les marqueurs inflammatoires dans le sang. Viser 7 à 9 heures de sommeil régulier est une stratégie de santé à part entière.
5. Le rôle du collagène
Le collagène est la protéine structurelle des fascias, tendons, cartilages et os. La supplémentation en collagène hydrolysé (notamment sous forme de peptides spécifiques) a montré des résultats positifs dans certaines pathologies : amélioration de la structure tendineuse, réduction des douleurs articulaires dans les formes légères à modérées d’arthrose.
Une nuance importante : le collagène est bénéfique uniquement dans un contexte anti-inflammatoire. Si l’inflammation est encore très active, il vaut mieux la maîtriser en priorité avant d’introduire cette supplémentation. La vitamine C est également indispensable en association, car elle est le cofacteur essentiel pour la fabrication de collagène mature par l’organisme.

Ce qu’il faut retenir : une vision globale de la douleur
Les douleurs musculaires, articulaires et tendineuses chroniques ne sont pas une fatalité, ni une simple conséquence de l’âge ou de l’usure. Elles sont souvent le signe d’un déséquilibre systémique qui peut être adressé à plusieurs niveaux.
Les trois piliers de cette approche intégrative sont :
1. L’intestin : un microbiote déséquilibré génère une inflammation de fond qui se diffuse dans tout l’organisme et atteint les muscles, les articulations et les fascias.
2. Les fascias : ce tissu souvent négligé est à la fois une voie d’amplification des douleurs et une cible thérapeutique majeure. Libérer, mobiliser et entretenir les fascias peut soulager des douleurs là où d’autres traitements ont échoué.
3. L’inflammation : elle est au cœur de toutes ces pathologies et peut être modulée naturellement grâce à l’alimentation, l’exercice, le sommeil et la gestion du stress.
Prendre soin de son intestin, bouger régulièrement, bien dormir, gérer son stress et manger de façon anti-inflammatoire : ces leviers semblent simples — et ils le sont. Mais leur impact combiné sur la santé musculosquelettique est maintenant soutenu par des données scientifiques solides. C’est l’avenir de la prise en charge des douleurs chroniques : une médecine qui traite l’être humain dans sa globalité, et non plus organe par organe.
Cet article a été rédigé à titre éducatif et informatif. Il ne remplace pas un avis médical. Si vous souffrez de douleurs chroniques, consultez un professionnel de santé.
__________________________
@Lonhea – Méthode brevetée


